-
01/04/2026
¿Cómo realizar la documentación de lesiones cutáneas con dermatoscopia? Mejores prácticas para el seguimiento clínico
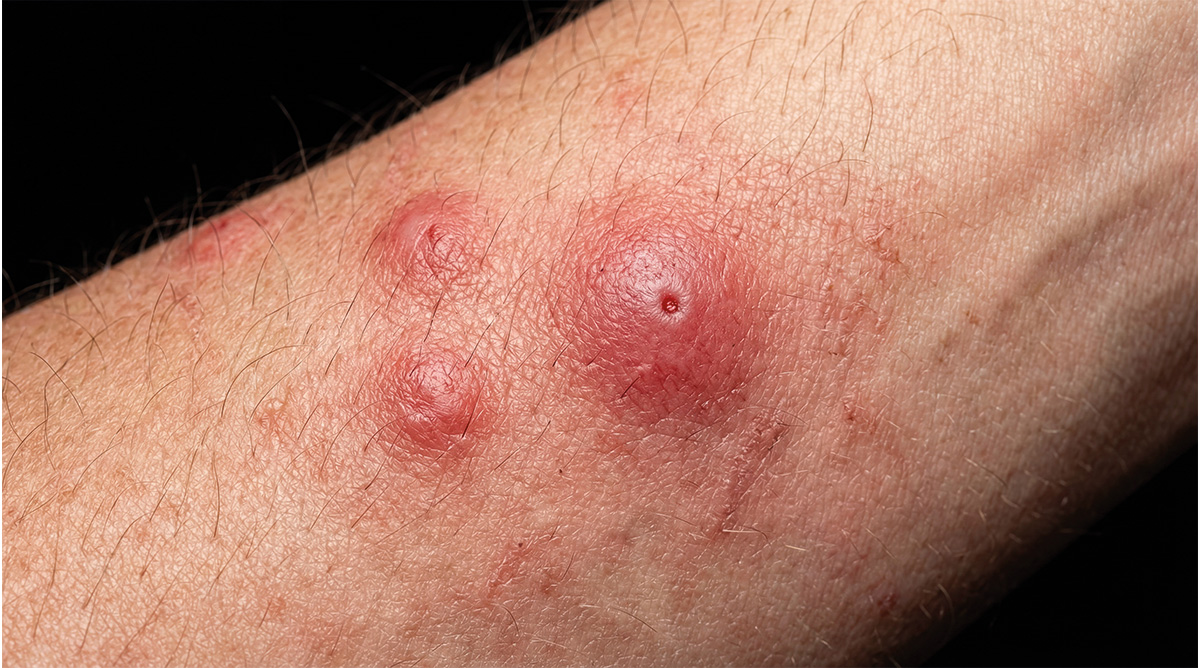
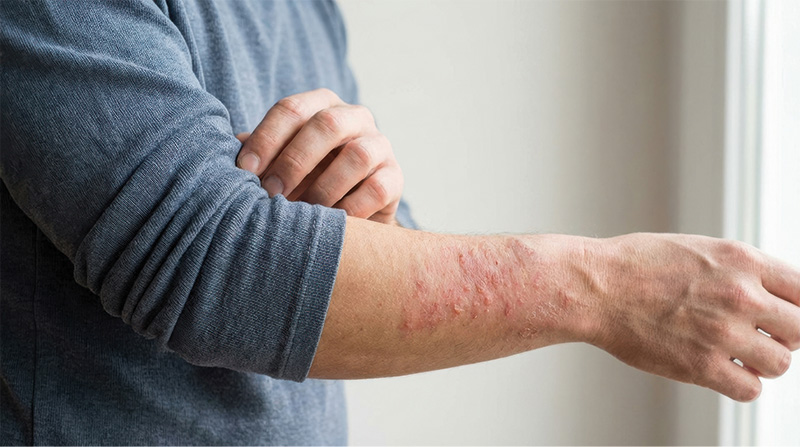
DLa documentación de lesiones cutáneas mediante dermatoscopia se ha consolidado como un componente esencial en la práctica dermatológica moderna. Más allá del registro visual, representa una herramienta estratégica para el seguimiento longitudinal, la detección temprana de cambios estructurales y la optimización del juicio clínico. En un entorno donde la precisión diagnóstica y la trazabilidad son determinantes, documentar de forma sistemática no es opcional: es parte del estándar de atención.
El avance de la teledermatología, la digitalización de expedientes y la incorporación de tecnologías de imagen de alta resolución han elevado el nivel de exigencia en la captura, almacenamiento y análisis de imágenes dermatoscópicas. Sin protocolos claros, la variabilidad técnica puede comprometer la comparabilidad temporal y, en consecuencia, la toma de decisiones clínicas.
En este blog abordaremos tres ejes fundamentales: la importancia de la documentación clínica sistemática, los métodos de captura y archivo dermatoscópico que garantizan calidad y reproducibilidad, y finalmente, la comparación de herramientas digitales y su integración con la historia clínica, con el objetivo de fortalecer el seguimiento clínico y la práctica basada en evidencia.
Importancia de la documentación clínica sistemática
La documentación clínica sistemática en dermatoscopia constituye un pilar en la práctica dermatológica contemporánea, particularmente en el contexto del seguimiento longitudinal. La evidencia señala que la incorporación de imágenes dermatoscópicas, además de la fotografía clínica convencional, incrementa significativamente la confianza diagnóstica del dermatólogo y mejora la eficacia en el cribado de cáncer cutáneo.1
Sin embargo, estos beneficios dependen directamente de la estandarización en la captura y almacenamiento de imágenes. La ausencia de protocolos formales compromete la calidad diagnóstica, ya que hasta un 36% de las imágenes obtenidas en práctica habitual pueden ser técnicamente inadecuadas. Esto impacta de forma directa en la precisión diagnóstica y en la toma de decisiones clínicas.1
Es importante seguir los criterios técnicos definidos en cuanto a orientación, resolución, escala, iluminación, enfoque, campo de visión y calibración del color, con el objetivo de asegurar comparabilidad temporal y reducir variabilidad. La consistencia en la orientación anatómica y el uso sistemático de escalas de medición son esenciales para monitorizar cambios estructurales en lesiones pigmentadas.1
Asimismo, la documentación estructurada facilita la monitorización continua de lesiones, mejora la detección temprana de melanoma y carcinoma basocelular, optimiza el triage en telemedicina y reduce el uso innecesario de tiempo y recursos.1
La implementación de programas de mejora continua de calidad, mantenimiento regular del equipo y protocolos de almacenamiento seguro forman parte integral de una documentación clínica adecuada.1
Elementos de una captura de calidad para el archivo dermatoscópico
La calidad diagnóstica en dermatoscopia no depende exclusivamente del dispositivo utilizado, sino de la correcta estandarización en la adquisición de imágenes. La captura técnica adecuada constituye un requisito indispensable para garantizar reproducibilidad, comparabilidad longitudinal y precisión en la interpretación de estructuras cutáneas.
En este apartado se detallan los parámetros fundamentales que deben considerarse en la obtención de imágenes dermatoscópicas: iluminación, fondo, campo de visión, orientación, enfoque, resolución y escala; todos estos determinantes en la calidad técnica del registro y, por ende, en la validez clínica del seguimiento.
Iluminación. La consistencia en la fuente de luz es un elemento crítico para la comparabilidad longitudinal. La variabilidad entre luz polarizada y no polarizada modifica la visualización de estructuras vasculares, pigmentarias y queratósicas, por lo que debe documentarse el modo utilizado en cada adquisición.1
Asimismo, se recomienda mantener intensidad lumínica constante entre controles, evitando sobreexposición o artefactos por reflexión. La uniformidad en la iluminación reduce sesgos interpretativos en el análisis evolutivo.1
Se recomienda el uso de geles o líquidos que permitan una mejor visualización de las estructuras vasculares y las capas más profundas de la piel.1
Fondo. El uso de un fondo neutro y homogéneo facilita la delimitación de la lesión y optimiza el contraste. Fondos distractores o con variaciones cromáticas interfieren en la evaluación objetiva del color y los bordes.1
En fotografía clínica estandarizada, un fondo uniforme permite una mejor segmentación digital posterior. Si bien los smartphones cuentan con autofoco, se recomienda realizar el ajuste manual para mejorar la calidad de la imagen. Asimismo, es aconsejable colocar el área de interés en el centro del encuadre y posicionar la cámara de forma perpendicular a la pie.1
Campo de visión. Debe incluirse la lesión completa junto con un margen mínimo de piel sana circundante. Un campo demasiado cerrado puede impedir la evaluación de la simetría global y la arquitectura periférica, mientras que un campo excesivamente amplio compromete el detalle estructural. La estandarización del encuadre es fundamental para análisis comparativo durante el seguimiento digital.1
Orientación. La orientación anatómica debe mantenerse constante entre capturas sucesivas. Se recomienda utilizar referencias anatómicas fijas o marcas externas cuando sea necesario. La falta de consistencia en la orientación puede dificultar la superposición comparativa y generar errores en la interpretación de cambios sutiles en patrones pigmentarios o vasculares.1
En caso de requerir medir una lesión o una área de interés, debe colocarse el instrumento de medición en posición paralela a la superficie cutánea, manteniendo la misma orientación que el dermatoscopio.1
Enfoque. La nitidez es determinante en la evaluación de estructuras dermatoscópicas finas (retículo pigmentario, glóbulos, vasos puntiformes). Es importante confirmar el enfoque antes de archivar la imagen, ya que la pérdida de definición no es recuperable posteriormente. En entornos digitales, el uso de sistemas con autofoco asistido o verificación ampliada puede reducir imágenes no diagnósticas.1
Resolución. Se refiere a la cantidad de píxeles presentes en la imagen; esta debe ser suficiente para permitir ampliaciones sin pérdida significativa de detalle estructural. Si es baja, limita el análisis morfológico fino y puede comprometer la evaluación de criterios diagnósticos. En programas de seguimiento digital, la consistencia en resolución es clave para evitar artefactos interpretativos.1
Escala. La inclusión de una referencia métrica estandarizada es indispensable para la valoración objetiva del crecimiento o regresión lesional. Sin ella, se limita la cuantificación precisa en el seguimiento longitudinal. Idealmente, debe utilizarse un sistema integrado o regla calibrada visible en la imagen, garantizando mediciones reproducibles.1
Comparación de herramientas digitales y su integración con historia clínica
La creciente utilización de la dermatoscopia digital ha evidenciado una brecha estructural entre la adquisición de imágenes y la adecuada integración en los sistemas institucionales. Tradicionalmente, en muchos servicios de dermatología, las imágenes se almacenan en bases de datos locales del equipo, en directorios aislados o se exportan como archivos PDF que posteriormente se adjuntan manualmente al reporte médico.2
Este flujo de trabajo no solo incrementa la carga operativa, sino que favorece errores de identificación, duplicación de pacientes y desalineación entre imagen, estudio y registro clínico.2
El modelo descrito en un estudio reciente plantea una integración estructurada entre tres sistemas:2
- Software de video-dermatoscopia
- Historia Clínica Electrónica (EHR)
- Sistema PACS (Picture Archiving and Communication System)
Integración mediante DICOM y Modality Worklist
El modelo integrado utiliza el estándar DICOM (Digital Imaging and Communication in Medicine) junto con Modality Worklist, permitiendo:2
- Transferencia automática de datos demográficos desde la EHR hacia el equipo de dermatoscopia.
- Asociación automática de imágenes al paciente correcto.
- Almacenamiento centralizado en PACS.
- Visualización desde la EHR y desde el registro personal del paciente (PHR).
- Seguridad reforzada mediante controles de acceso basados en roles.
Consideraciones técnicas y desafíos
El artículo enfatiza que, a diferencia de radiología, dermatología aún enfrenta limitaciones en la estandarización definitiva del modelo DICOM para imágenes dermatoscópicas. Entre los pasos críticos para lograr interoperabilidad efectiva destacan:2
- Análisis detallado del flujo de trabajo previo.
- Diseño arquitectónico claro entre EHR–PACS–equipo.
- Validación y corrección de bases de datos.
- Capacitación de usuarios.
- Implementación de plan de contingencia ante caída del HIS.
Esto demuestra que la integración no es meramente tecnológica, sino organizacional y estratégica.2
Impacto clínico
Desde la perspectiva clínica, esta integración aporta beneficios tangibles para el dermatólogo, tales como:
- Correspondencia inequívoca entre lesión, estudio y paciente.
- Acceso inmediato a estudios previos para seguimiento longitudinal.
- Mejora en la trazabilidad médico-legal.
- Mayor seguridad y confidencialidad de imágenes dermatológicas.
- Optimización del flujo de trabajo sin pasos manuales redundantes.
La integración estructurada de imágenes dermatoscópicas en sistemas interoperables no es únicamente una mejora tecnológica: es un paso necesario hacia una dermatología más segura, trazable y orientada al seguimiento longitudinal preciso. La correcta captura, estandarización y almacenamiento de las imágenes impacta directamente en la calidad diagnóstica, en la eficiencia del flujo de trabajo y en la solidez médico-legal de la práctica clínica.2
Sin embargo, ningún sistema digital puede compensar deficiencias en la calidad primaria de la imagen. La iluminación, resolución, fidelidad cromática y estabilidad óptica siguen siendo determinantes en la documentación clínica de lesiones cutáneas. Por ello, la elección del equipo de dermatoscopia es estratégica: debe garantizar consistencia técnica y compatibilidad con entornos digitales cada vez más integrados.
Si busca optimizar su protocolo de documentación y seguimiento clínico, le invitamos a revisar las soluciones de dermatoscopia de DermLite®, diseñadas para ofrecer precisión óptica, portabilidad e integración eficiente en la práctica dermatológica moderna. Evaluar el equipo adecuado hoy es fortalecer la calidad diagnóstica de mañana.
¿Cómo Electromed® se ha posicionado en el campo de la tecnología, consulta y dermatología mejorando la capacidad del médico especialista?
Electromed® pone a disposición del especialista un amplio portafolio de instrumental para diagnóstico y auscultación dermatológica. Nuestra máxima prioridad es el análisis, desarrollo e investigación de innovaciones tecnológicas que brinden una perspectiva integral de la condición del paciente.
Nuestros pilares: tecnología e innovación, equipos clínicos dermatológicos accesibles y precios justos constituyen solamente el comienzo de nuestro compromiso con la salud cutánea de la población mexicana, siempre manteniendo el sentido de servicio, honestidad, eficacia y reciprocidad entre el profesional médico y su proveedor.
¿Quiere mantenerse vigente como especialista de la salud? ¡Contáctenos! Y mantengamos juntos esa misión.
Referencias:
- Camaj L, et al. Dermoscopy practice guidelines for use in telemedicine. NPJ Digit Med. 2022;5:55.
- Martinez G, et al. Integrating Dermoscopic Images into PACS Using DICOM and Modality Worklist. Medinfo. 2023:199-203.